सामग्री
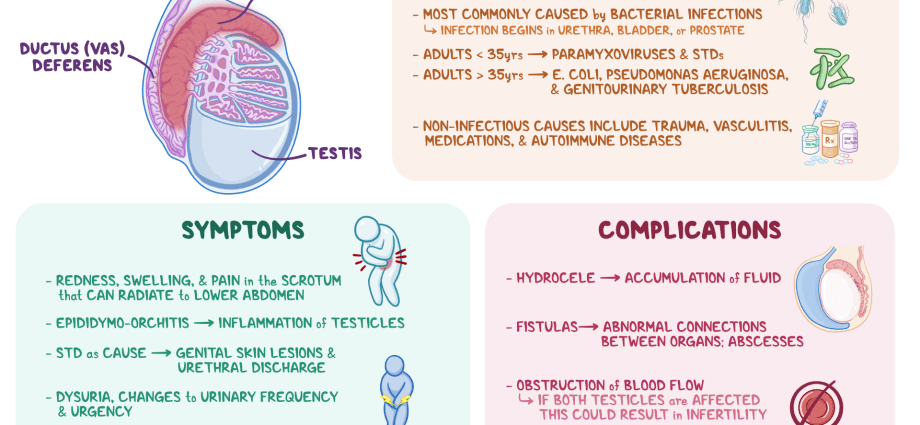
एपिडिडायमायटिस हा एक विशेष निर्मितीचा दाहक घाव आहे जो अंडकोषाच्या वर आणि मागे स्थित अरुंद नळीसारखा दिसतो आणि शुक्राणूंची वाढ आणि पिकवण्यासाठी काम करतो - एपिडिडायमिस (एपिडिडाइमिस).
19 - 35 वर्षे वयोगटातील पुरुषांमध्ये सर्वात सामान्य एपिडायडायमिटिस. या वयात पॅथॉलॉजी हे हॉस्पिटलायझेशनचे सामान्य कारण आहे. काहीसे कमी वेळा, हा रोग वृद्धांमध्ये नोंदविला जातो आणि मुलांमध्ये एपिडिडायमिटिस जवळजवळ कधीच होत नाही.
एपिडिडायमायटिसचे प्रकार आणि कारणे
या रोगाची अनेक भिन्न कारणे असू शकतात, दोन्ही संसर्गजन्य (व्हायरस, जीवाणू, बुरशीच्या रोगजनक प्रभावामुळे) आणि गैर-संसर्गजन्य. बॅक्टेरियल एपिडिडायमिटिस सर्वात सामान्य आहे. असे मानले जाते की तरुण लोकांमध्ये (15 - 35 वर्षे), हा रोग सामान्यतः लैंगिक संक्रमित संसर्ग (STIs) द्वारे उत्तेजित केला जातो, जसे की क्लॅमिडीया, गोनोरिया इ. वृद्ध आणि मुलांमध्ये, समस्या सूक्ष्मजीवांशी संबंधित आहे ज्यामुळे सामान्यतः मूत्र प्रणालीचे रोग (उदाहरणार्थ, एन्टरोबॅक्टेरिया). एपिडिडायमायटिसचे कारण विशिष्ट पॅथॉलॉजीज देखील असू शकतात, जसे की क्षयरोग (क्षयरोग एपिडिडायमिटिस), इ.
कधीकधी एक सशर्त रोगजनक (शरीरात सतत उपस्थित असतो, परंतु सामान्यतः रोगास कारणीभूत नसतो) कॅन्डिडा वंशाची बुरशी पॅथॉलॉजीचा कारक घटक बनते, नंतर ते कॅन्डिडल एपिडिडायमायटिसबद्दल बोलतात. या प्रकरणात, प्रतिजैविकांचा तर्कहीन वापर, प्रतिकारशक्ती कमी होणे, रोगाच्या विकासास उत्तेजन देऊ शकते.
एपिडिडायमिसमध्ये पॅथॉलॉजिकल प्रक्रियेची घटना खालील पार्श्वभूमीच्या विरुद्ध असू शकते: • गालगुंड ("गालगुंड") - पॅरोटीड ग्रंथींची जळजळ; • हृदयविकाराचा दाह; इन्फ्लूएंझा; • न्यूमोनिया; • विशेषत: बहुतेक वेळा जवळच्या अवयवांचे संक्रमण - मूत्रमार्ग (मूत्रमार्गाचा दाहक पॅथॉलॉजी), वेसिक्युलायटिस (सेमिनल वेसिकल्स), प्रोस्टेटाइटिस (प्रोस्टेट ग्रंथी) इ.
काहीवेळा संसर्ग काही विशिष्ट हाताळणीच्या परिणामी उपांगात देखील प्रवेश करतो: एन्डोस्कोपी, कॅथेटेरायझेशन, मूत्रमार्गाचे बुजिनेज (एक विशेष उपकरण - एक बोगी सादर करून निदान प्रक्रिया केली जाते).
गैर-संसर्गजन्य एपिडिडायमायटिस, उदाहरणार्थ, उद्भवू शकते: • जेव्हा ऍरिथिमियासाठी Amiodarone सारख्या औषधाने उपचार केले जातात; • वास डिफेरेन्स काढून टाकून/बंधन करून निर्जंतुकीकरण केल्यानंतर (अनरिसॉर्ब्ड स्पर्मेटोझोआ जमा झाल्यामुळे) - ग्रॅन्युलोमॅटस एपिडिडायमिटिस.
तेथे तीव्र (रोगाचा कालावधी 6 आठवड्यांपेक्षा जास्त नसतो) आणि क्रॉनिक एपिडिडायमायटिस, जे दोन्ही परिशिष्टांच्या मुख्य जखमांद्वारे दर्शविले जाते, बहुतेकदा क्षयरोगाच्या जखमांसह, सिफिलीस (सहा महिन्यांपेक्षा जास्त कालावधी) विकसित होते.
अभिव्यक्तीच्या तीव्रतेवर अवलंबून, सौम्य, मध्यम आणि गंभीर एपिडिडायमिटिस वेगळे केले जातात.
धोका कारक
एपिडिडायमिटिस बहुतेकदा एसटीआयचा परिणाम असल्याने, पॅथॉलॉजीच्या विकासासाठी मुख्य जोखीम घटक म्हणजे असुरक्षित लैंगिक संबंध. इतर उत्तेजक क्षण: • श्रोणि, पेरिनियम, स्क्रोटम, शस्त्रक्रियेच्या परिणामासह (एडेनोमेक्टॉमी इ.); • यूरोजेनिटल प्रणालीच्या विकासामध्ये विसंगती; • मूत्रमार्गाचे संरचनात्मक विकार (ट्यूमर, प्रोस्टेट हायपरप्लासिया, इ.); • लघवीच्या अवयवांवर अलीकडील शस्त्रक्रिया हस्तक्षेप; • वैद्यकीय हाताळणी – विद्युत उत्तेजित होणे (जेव्हा व्हॅस डिफेरेन्सचे बहुदिशात्मक आकुंचन होते, ज्यामुळे मूत्रमार्गातील सूक्ष्मजंतू "शोषक" होऊ शकतात), मूत्रमार्गात औषधे ओतणे, कॅथेटेरायझेशन, मालिश इ.; • प्रोस्टेट हायपरप्लासिया; • मूळव्याध; • वजन उचलणे, शारीरिक ताण; • वारंवार कोइटस इंटरप्टस, संभोग न करता उभारणे; • गंभीर पॅथॉलॉजी (मधुमेह, एड्स, इ.), हायपोथर्मिया, जास्त गरम होणे इ.च्या परिणामी शरीराच्या संरक्षणामध्ये घट.
एपिडीडिमायटीसची लक्षणे
रोगाची सुरुवात गंभीर लक्षणे म्हणून प्रकट होते, जी पुरेशा थेरपीच्या अनुपस्थितीत, बिघडते. एपिडिडायमायटिससह, असे असू शकते: • अंडकोषाच्या एका बाजूला कंटाळवाणा वेदना / अंडकोषात मांडीचा सांधा, सॅक्रम, पेरिनियम, पाठीच्या खालच्या भागात संभाव्य विकिरण; • प्रभावित भागात तीक्ष्ण वेदना; • पेल्विक वेदना; • लालसरपणा, स्क्रोटमचे स्थानिक तापमान वाढणे; • सुजणे/आकारात वाढ, उपांगाचा कालावधी; • स्क्रोटममध्ये ट्यूमरसारखी निर्मिती; • थंडी वाजून येणे आणि ताप (39 अंशांपर्यंत); • आरोग्याची सामान्य बिघाड (कमकुवतपणा, भूक न लागणे, डोकेदुखी); • इंग्विनल लिम्फ नोड्समध्ये वाढ; • लघवी करताना वेदना, शौचास; • लघवी वाढणे, अचानक तीव्र इच्छा होणे; • संभोग आणि स्खलन दरम्यान वेदना; • वीर्य मध्ये रक्त दिसणे; • लिंगातून स्त्राव.
एक विशिष्ट निदान चिन्ह हे आहे की स्क्रोटल एलिव्हेशनमुळे लक्षणात्मक आराम होऊ शकतो (पॉझिटिव्ह प्रेनचे चिन्ह).
रोगाच्या क्रॉनिक कोर्समध्ये, समस्येची चिन्हे कमी उच्चारली जाऊ शकतात, परंतु वेदना आणि अंडकोष वाढणे आणि वारंवार लघवी होणे देखील कायम राहते.
महत्वाचे! अंडकोषांमध्ये तीव्र वेदना तात्काळ वैद्यकीय लक्ष्यासाठी एक संकेत आहे!
रोगाचे निदान आणि निदान करण्याच्या पद्धती
निदान करण्यासाठी पहिले निदान उपाय म्हणजे अंडकोषाच्या प्रभावित बाजूची, मांडीचा सांधामधील लिम्फ नोड्सची डॉक्टरांची तपासणी. प्रोस्टेटच्या वाढीमुळे एपिडिडायमिटिसचा संशय असल्यास, गुदाशय तपासणी केली जाते.
पुढे, प्रयोगशाळेच्या पद्धती वापरल्या जातात: • सूक्ष्म विश्लेषणासाठी मूत्रमार्गातून स्मीअर आणि STIs चे कारक घटक वेगळे करणे; • पीसीआर डायग्नोस्टिक्स (पॉलिमरेझ चेन रिअॅक्शनद्वारे रोगकारक शोधणे); • रक्ताचे क्लिनिकल आणि बायोकेमिकल विश्लेषण; • लघवी विश्लेषण (सामान्य, 3 कपमध्ये सलग लघवीसह "3-कप चाचणी", सांस्कृतिक अभ्यास इ.); सेमिनल फ्लुइडचे विश्लेषण.
इन्स्ट्रुमेंटल डायग्नोस्टिक्समध्ये खालील गोष्टींचा समावेश होतो: • घाव, जळजळ होण्याची अवस्था, ट्यूमर प्रक्रिया, रक्त प्रवाह गतीचे मूल्यांकन (डॉपलर अभ्यास) निर्धारित करण्यासाठी अंडकोषाचा अल्ट्रासाऊंड; • आण्विक स्कॅनिंग, ज्यामध्ये किरणोत्सर्गी पदार्थाची थोडीशी मात्रा इंजेक्ट केली जाते आणि विशेष उपकरणे वापरून अंडकोषांमध्ये रक्त प्रवाहाचे परीक्षण केले जाते (एपिडिडायमिटिस, टेस्टिक्युलर टॉर्शनचे निदान करण्यास परवानगी देते); • सिस्टोरेथ्रोस्कोपी - अवयवाच्या अंतर्गत पृष्ठभागांचे परीक्षण करण्यासाठी ऑप्टिकल इन्स्ट्रुमेंट, सिस्टोस्कोपच्या मूत्रमार्गाद्वारे परिचय.
संगणित टोमोग्राफी आणि चुंबकीय अनुनाद इमेजिंग कमी वापरले जातात.
एपिडिडायमिटिसचा उपचार
एपिडिडायमिटिसचा उपचार तज्ञांच्या देखरेखीखाली काटेकोरपणे केला जातो - यूरोलॉजिस्ट. तपासणीनंतर, रोगजनक ओळखण्यासाठी, एक महिना किंवा त्याहून अधिक काळ, प्रतिजैविक थेरपीचा कोर्स लिहून दिला जातो.
रोगजनक सूक्ष्मजीवांची संवेदनशीलता लक्षात घेऊन तयारी निवडली जाते, जर रोगजनक प्रकार स्थापित केला जाऊ शकत नाही, तर ब्रॉड-स्पेक्ट्रम अँटीबैक्टीरियल एजंट वापरला जातो. एपिडिडायमिटिससाठी निवडीची मुख्य औषधे, विशेषत: यूरोजेनिटल सिस्टममधील इतर पॅथॉलॉजीजच्या उपस्थितीत आणि तरुण लोकांमध्ये, फ्लूरोक्विनोलोन गटाचे प्रतिजैविक आहेत. टेट्रासाइक्लिन, पेनिसिलिन, मॅक्रोलाइड्स, सेफॅलोस्पोरिन, सल्फा औषधे देखील लिहून दिली जाऊ शकतात. अशा परिस्थितीत जिथे रोग एसटीआयमुळे होतो, रुग्णाच्या लैंगिक साथीदाराद्वारे एकाच वेळी थेरपी पास करणे आवश्यक आहे.
तसेच, दाहक प्रक्रिया आणि वेदना कमी करण्यासाठी, डॉक्टर नॉन-स्टेरॉइडल अँटी-इंफ्लेमेटरी ड्रग्स (जसे की इंडोमेथेसिन, निमेसिल, डायक्लोफेनाक इ.) शिफारस करतात, तीव्र वेदनासह, शुक्राणूजन्य कॉर्डची नोव्होकेन नाकेबंदी केली जाते. याव्यतिरिक्त शिफारस केली जाऊ शकते: • जीवनसत्त्वे घेणे; • फिजिओथेरपी; • एंजाइमॅटिक, शोषण्यायोग्य (लिडेस) आणि इतर तयारी.
रोगाच्या सौम्य कोर्ससह, हॉस्पिटलायझेशनची आवश्यकता नाही, परंतु जर स्थिती बिघडली (तापमान 39 अंशांपेक्षा जास्त वाढले, सामान्य नशा प्रकट होणे, परिशिष्टात लक्षणीय वाढ), रुग्णाला रुग्णालयात पाठवले जाते. कोणताही परिणाम न झाल्यास, वेगळ्या प्रतिजैविकांची आवश्यकता असू शकते. जर रोग सतत होत असेल, विशेषत: द्विपक्षीय जखमांसह, पॅथॉलॉजीच्या क्षयजन्य स्वरूपाचा संशय आहे. अशा परिस्थितीत, phthisiourologist चा सल्ला घेणे आवश्यक आहे आणि, निदानाची पुष्टी केल्यावर, विशिष्ट क्षयरोगविरोधी औषधांची नियुक्ती करणे आवश्यक आहे.
क्रॉनिक फॉर्मचा उपचार त्याच प्रकारे केला जातो, परंतु जास्त वेळ लागतो.
औषधे घेण्याव्यतिरिक्त, रुग्णाने खालील नियमांचे पालन केले पाहिजे: • बेड विश्रांतीचे निरीक्षण करा; • स्क्रोटमची उन्नत स्थिती प्रदान करण्यासाठी, उदाहरणार्थ, रोलरमध्ये फिरवलेल्या टॉवेलद्वारे; • जड उचल वगळा; • पूर्ण लैंगिक विश्रांतीचे काटेकोरपणे निरीक्षण करा; • मसालेदार, चरबीयुक्त पदार्थांचे सेवन वगळा; • पुरेशा द्रवपदार्थाचे सेवन सुनिश्चित करा; • जळजळ कमी करण्यासाठी स्क्रोटमला थंड दाब/बर्फ लावा; • सस्पेन्सोरियम घाला – अंडकोषाला आधार देणारी एक विशेष पट्टी, जी अंडकोषाचा उर्वरित भाग सुनिश्चित करते, चालताना ते थरथरण्यापासून प्रतिबंधित करते; • घट्ट लवचिक चड्डी, पोहण्याचे सोंडे घाला (वेदनेची लक्षणे अदृश्य होईपर्यंत वापरता येतील).
जसजशी स्थिती सुधारते, तसतसे हलक्या सवयीच्या शारीरिक हालचालींना परवानगी आहे: चालणे, धावणे, सायकलिंग वगळता. उपचार टप्प्यात आणि त्याच्या शेवटी सामान्य आणि स्थानिक हायपोथर्मिया टाळणे महत्वाचे आहे.
अँटीबायोटिक थेरपीचा कोर्स पूर्ण केल्यानंतर, सुमारे 3 आठवड्यांनंतर, संसर्ग पूर्णपणे काढून टाकण्याची पुष्टी करण्यासाठी आपण पुन्हा चाचणी (लघवी, स्खलन) करण्यासाठी डॉक्टरांचा सल्ला घ्यावा.
पारंपारिक औषध केवळ मुख्य उपचारात्मक अभ्यासक्रमासाठी अतिरिक्त म्हणून वापरले जाऊ शकते आणि केवळ उपस्थित डॉक्टरांच्या परवानगीनंतरच. एपिडीडायमिटिसचे पारंपारिक उपचार करणारे डेकोक्शन वापरण्याची शिफारस करतात: • लिंगोनबेरीचे पान, टॅन्सी फुले, हॉर्सटेल; • चिडवणे पाने, पुदीना, लिन्डेन ब्लॉसम आणि इतर हर्बल तयारी.
पुवाळलेला फोडासारख्या गुंतागुंतीच्या विकासासह, सपोरेशनची शस्त्रक्रिया केली जाते. गंभीर परिस्थितींमध्ये, प्रभावित परिशिष्टाचा भाग किंवा सर्व काढून टाकणे आवश्यक असू शकते. याव्यतिरिक्त, ऑपरेशनचा अवलंब केला जातो: • शारीरिक विसंगती सुधारण्यासाठी ज्यामुळे एपिडिडायमिटिसचा विकास होतो; • एपिडिडायमिसच्या टेस्टिक्युलर टॉर्शन/अटॅचमेंट (हायडाटिड्स) संशयास्पद बाबतीत; • काही परिस्थितींमध्ये क्षयरोगाच्या एपिडायमायटिससह.
गुंतागुंत
एक नियम म्हणून, ऍपिडिडायमिटिसचा बॅक्टेरियाच्या वाढीस प्रतिबंध करणारा पदार्थ औषधांनी चांगला उपचार केला जातो. तथापि, पुरेशा थेरपीच्या अनुपस्थितीत, खालील गुंतागुंत विकसित होऊ शकतात: • पॅथॉलॉजीचे क्रॉनिक फॉर्ममध्ये संक्रमण; • द्विपक्षीय जखम होणे; • ऑर्चीएपिडिडायमिटिस – दाहक प्रक्रियेचा अंडकोषात पसरणे; • टेस्टिक्युलर गळू (पुवाळलेला, अवयवाच्या ऊतींची मर्यादित जळजळ); • अंडकोष आणि अंडकोष यांच्यातील चिकटपणाचा विकास; • रक्त पुरवठा बिघडल्यामुळे टेस्टिक्युलर इन्फेक्शन (टिश्यू नेक्रोसिस); • अंडकोषांचे शोष (व्हॉल्यूमेट्रिक परिमाणांमध्ये घट, त्यानंतर शुक्राणूंच्या उत्पादनाचे उल्लंघन आणि टेस्टोस्टेरॉन उत्पादनात घट); • स्क्रोटममध्ये फिस्टुलास (पुवाळलेला स्त्राव असलेले अरुंद पॅथॉलॉजिकल कालवे) तयार होणे; • वंध्यत्व हे शुक्राणूंच्या उत्पादनात घट आणि नंतरच्या सामान्य प्रगतीमध्ये अडथळे निर्माण होण्याचा परिणाम आहे.
एपिडिडायमिटिसचा प्रतिबंध
एपिडायडायमिटिस टाळण्यासाठी मुख्य उपायांमध्ये हे समाविष्ट आहे: • निरोगी जीवनशैली; • सुरक्षित लैंगिक संबंध; • आदेशित लैंगिक जीवन; • वारंवार मूत्रमार्गात होणारे संक्रमण वेळेवर ओळखणे आणि काढून टाकणे; • अंडकोषांना झालेल्या दुखापतीपासून बचाव (आघातक खेळाचा सराव करताना संरक्षणात्मक उपकरणे परिधान करणे); वैयक्तिक स्वच्छतेच्या आवश्यकतांचे पालन; • ओव्हरहाटिंग, हायपोथर्मिया वगळणे; • संसर्गजन्य रोगांचे प्रतिबंध/पुरेशी थेरपी (गालगुंड विरूद्ध लसीकरणासह), इ.