सामग्री
ट्रेचर-कॉलिन्स सिंड्रोम
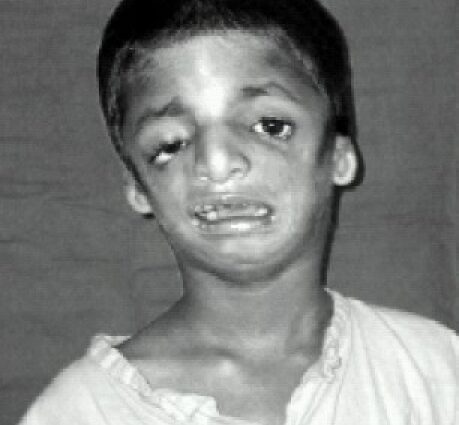
एक दुर्मिळ अनुवांशिक रोग, टीचर-कॉलिन्स सिंड्रोम भ्रूण जीवनादरम्यान कवटीच्या आणि चेहऱ्याच्या जन्मजात दोषांच्या विकासाद्वारे दर्शविला जातो, परिणामी चेहरा, कान आणि डोळे विकृत होतात. सौंदर्याचा आणि कार्यात्मक परिणाम कमी-अधिक गंभीर असतात आणि काही प्रकरणांमध्ये अनेक शस्त्रक्रिया हस्तक्षेप आवश्यक असतात. तथापि, बर्याच प्रकरणांमध्ये, पदभार घेतल्याने जीवनाची विशिष्ट गुणवत्ता जतन केली जाऊ शकते.
ट्रेचर-कॉलिन्स सिंड्रोम म्हणजे काय?
व्याख्या
ट्रेचर-कॉलिन्स सिंड्रोम (एडवर्ड ट्रेचर कॉलिन्सच्या नावावर आहे, ज्याने 1900 मध्ये त्याचे प्रथम वर्णन केले आहे) हा एक दुर्मिळ जन्मजात रोग आहे जो शरीराच्या खालच्या भागाच्या कमी किंवा कमी गंभीर विकृतींसह जन्मापासून प्रकट होतो. चेहरा, डोळे आणि कान. हल्ले द्विपक्षीय आणि सममितीय आहेत.
या सिंड्रोमला फ्रान्सचेटी-क्लेन सिंड्रोम किंवा अंत विकृतीशिवाय मँडिबुलो-फेशियल डायसोस्टोसिस असेही म्हणतात.
कारणे
या सिंड्रोममध्ये आतापर्यंत तीन जीन्स सहभागी असल्याचे ज्ञात आहे:
- TCOF1 जनुक, गुणसूत्र 5 वर स्थित आहे,
- POLR1C आणि POLR1D जीन्स, अनुक्रमे 6 आणि 13 गुणसूत्रांवर स्थित आहेत.
हे जनुक प्रथिनांचे उत्पादन निर्देशित करतात जे चेहर्यावरील संरचनेच्या भ्रूण विकासामध्ये महत्त्वाची भूमिका बजावतात. उत्परिवर्तनांद्वारे त्यांचे बदल गर्भधारणेच्या दुसऱ्या महिन्यात हाडांच्या संरचनेच्या (प्रामुख्याने खालच्या आणि वरच्या जबड्याचे आणि गालाचे हाडे) आणि चेहऱ्याच्या खालच्या भागाच्या मऊ उती (स्नायू आणि त्वचा) च्या विकासात व्यत्यय आणतात. पिना, कान कालवा तसेच मधल्या कानाची रचना (ओसिकल्स आणि/किंवा कानातले) देखील प्रभावित होतात.
निदान
गर्भधारणेच्या दुस-या तिमाहीच्या अल्ट्रासाऊंडमधून चेहर्यावरील विकृतींचा संशय येऊ शकतो, विशेषत: लक्षणीय कानाच्या विकृतींच्या बाबतीत. या प्रकरणात, गर्भाच्या चुंबकीय अनुनाद इमेजिंग (MRI) मधील बहुविद्याशाखीय कार्यसंघाद्वारे जन्मपूर्व निदान स्थापित केले जाईल, ज्यामुळे विकृती अधिक अचूकपणे दृश्यमान करता येतील.
बहुतेक वेळा, जन्माच्या वेळी किंवा नंतर लगेचच केलेल्या शारीरिक तपासणीद्वारे निदान केले जाते. विकृतींच्या मोठ्या परिवर्तनशीलतेमुळे, विशेष केंद्रात याची पुष्टी करणे आवश्यक आहे. रक्ताच्या नमुन्यावरील अनुवांशिक चाचणीचा समावेश असलेल्या अनुवांशिक विकृती शोधण्यासाठी आदेश दिले जाऊ शकतात.
काही सौम्य प्रकारांचे लक्ष वेधले जात नाही किंवा ते सुदैवाने उशिरा आढळतात, उदाहरणार्थ कुटुंबात नवीन केस दिसल्यानंतर.
एकदा निदान झाल्यानंतर, मुलाला अतिरिक्त परीक्षांची मालिका दिली जाते:
- फेशियल इमेजिंग (एक्स-रे, सीटी स्कॅन आणि एमआरआय),
- कान तपासणी आणि श्रवण चाचण्या,
- दृष्टीचे मूल्यांकन,
- स्लीप एपनिया (पॉलिसॉम्नोग्राफी) साठी शोधा ...
संबंधित लोक
ट्रेचर-कॉलिन्स सिंड्रोम 50 नवजात शिशूंपैकी एकाला प्रभावित करते, असे मानले जाते, दोन्ही मुली आणि मुले. असा अंदाज आहे की फ्रान्समध्ये दरवर्षी सुमारे 000 नवीन प्रकरणे दिसतात.
जोखिम कारक
अनुवांशिक संक्रमणाच्या जोखमींचे मूल्यांकन करण्यासाठी संदर्भ केंद्रामध्ये अनुवांशिक समुपदेशनाची शिफारस केली जाते.
सुमारे 60% प्रकरणे अलगावमध्ये दिसतात: मूल कुटुंबातील पहिले रुग्ण आहे. विकृती अनुवांशिक अपघातानंतर उद्भवते ज्यामुळे गर्भाधान (“डी नोव्हो” उत्परिवर्तन) मध्ये सहभागी असलेल्या एक किंवा इतर पुनरुत्पादक पेशींवर परिणाम होतो. उत्परिवर्तित जनुक नंतर त्याच्या वंशजांना दिले जाईल, परंतु त्याच्या भावंडांना कोणताही धोका नाही. तथापि, त्याच्या पालकांपैकी एकाला प्रत्यक्ष सिंड्रोमच्या किरकोळ स्वरूपाचा त्रास तर नाही ना आणि ते नकळत उत्परिवर्तन तर नाही ना हे तपासले पाहिजे.
इतर प्रकरणांमध्ये, रोग आनुवंशिक आहे. बर्याचदा, प्रत्येक गरोदरपणात संक्रमणाचा धोका दोनपैकी एक असतो, परंतु त्यात समाविष्ट असलेल्या उत्परिवर्तनांवर अवलंबून, संक्रमणाच्या इतर पद्धती आहेत.
ट्रेचर-कॉलिन्स सिंड्रोमची लक्षणे
प्रभावित झालेल्या लोकांच्या चेहऱ्याची वैशिष्ट्ये बहुतेक वेळा वैशिष्ट्यपूर्ण असतात, ज्यामध्ये शोषक आणि कमी होणारी हनुवटी, गालाची हाडे अस्तित्वात नसतात, डोळे मंदिरांकडे खाली झुकलेले असतात, कान लहान आणि वाईट रीतीने मंडप असलेले, किंवा अगदी पूर्णपणे अनुपस्थित असतात ...
मुख्य लक्षणे ईएनटी क्षेत्राच्या विकृतीशी जोडलेली आहेत:
श्वसनाचा त्रास
बर्याच मुलांचा जन्म वरच्या श्वासवाहिन्या अरुंद आणि अरुंद उघड्या तोंडाने होतो, लहान तोंडी पोकळी मोठ्या प्रमाणात जीभेला अडथळा आणते. त्यामुळे विशेषत: नवजात आणि अर्भकांमध्ये श्वास घेण्याच्या अडचणी, ज्या घोरणे, स्लीप एपनिया आणि खूप कमकुवत श्वासोच्छवासाद्वारे व्यक्त होतात.
खाण्यात अडचण
लहान मुलांमध्ये, श्वास घेण्यात अडचण आल्याने आणि टाळू आणि मऊ टाळूच्या विकृतींमुळे, कधीकधी दुभंगल्याने स्तनपानास अडथळा येऊ शकतो. घन पदार्थांच्या परिचयानंतर आहार देणे सोपे आहे, परंतु चघळणे कठीण असू शकते आणि दातांच्या समस्या सामान्य आहेत.
बहिरेपणा
30 ते 50% प्रकरणांमध्ये बाह्य किंवा मध्य कानाच्या विकृतीमुळे ऐकण्यात अस्वस्थता दिसून येते.
व्हिज्युअल गडबड
एक तृतीयांश मुलांना स्ट्रॅबिस्मसचा त्रास होतो. काही दूरदृष्टी, हायपरोपिक किंवा दृष्टिदोषी देखील असू शकतात.
शिकणे आणि संप्रेषण अडचणी
ट्रेचर-कॉलिन्स सिंड्रोममुळे बौद्धिक कमतरता होत नाही, परंतु बहिरेपणा, दृश्य समस्या, बोलण्यात अडचण, रोगाचे मानसिक परिणाम तसेच बर्याचदा खूप जास्त वैद्यकीय सेवेमुळे होणारा त्रास यामुळे विलंब होऊ शकतो. भाषा आणि संवाद साधण्यात अडचण.
ट्रेचर-कॉलिन्स सिंड्रोमसाठी उपचार
बाळांची काळजी
श्वासोच्छवासाचा आधार आणि/किंवा ट्यूब फीडिंग बाळाला श्वासोच्छवास आणि आहार देण्यासाठी, कधीकधी जन्मापासूनच आवश्यक असू शकते. जेव्हा श्वासोच्छवासाची मदत कालांतराने राखली जाणे आवश्यक आहे, तेव्हा श्वासनलिकेतील हवा थेट जाण्याची खात्री करण्यासाठी कॅन्युला लावण्यासाठी ट्रेकीओटॉमी (श्वासनलिका मध्ये लहान उघडणे) केली जाते.
विकृतींचे सर्जिकल उपचार
मऊ टाळू, जबडा, हनुवटी, कान, पापण्या आणि नाक यांच्याशी संबंधित कमी-अधिक जटिल आणि असंख्य शस्त्रक्रिया खाणे, श्वास घेणे किंवा ऐकणे सुलभ करण्यासाठी प्रस्तावित केले जाऊ शकते, परंतु विकृतींचा सौंदर्याचा प्रभाव कमी करण्यासाठी देखील प्रस्तावित केले जाऊ शकते.
एक संकेत म्हणून, मऊ टाळूचे काप 6 महिने वयाच्या आधी बंद केले जातात, 2 वर्षापासून पापण्या आणि गालाच्या हाडांवर प्रथम कॉस्मेटिक प्रक्रिया, 6 किंवा 7 वर्षांच्या वयापर्यंत मॅन्डिबल (मॅन्डिब्युलर डिस्ट्रक्शन) लांब करणे, पुन्हा जोडणे. सुमारे 8 वर्षांचा कानातला पिना, श्रवणविषयक कालव्यांचा विस्तार आणि/किंवा 10 ते 12 वर्षांच्या ossicles ची शस्त्रक्रिया... इतर कॉस्मेटिक शस्त्रक्रिया अजूनही पौगंडावस्थेत करता येतात...
श्रवण यंत्र
जेव्हा बहिरेपणा दोन्ही कानांवर परिणाम करतो तेव्हा 3 किंवा 4 महिन्यांच्या वयापासून श्रवण यंत्रे कधीकधी शक्य असतात. चांगल्या कार्यक्षमतेसह, नुकसानाच्या स्वरूपावर अवलंबून विविध प्रकारचे कृत्रिम अवयव उपलब्ध आहेत.
वैद्यकीय आणि पॅरामेडिकल फॉलोअप
अपंगत्व मर्यादित करण्यासाठी आणि प्रतिबंधित करण्यासाठी, नियमित निरीक्षण हे बहु-अनुशासनात्मक आहे आणि विविध तज्ञांना कॉल करतात:
- ENT (संक्रमणाचा उच्च धोका)
- नेत्ररोग तज्ज्ञ (दृश्य विकार सुधारणे) आणि ऑर्थोप्टिस्ट (डोळ्यांचे पुनर्वसन)
- दंतवैद्य आणि ऑर्थोडॉन्टिस्ट
- स्पीच थेरपिस्ट…
मानसिक आणि शैक्षणिक समर्थन अनेकदा आवश्यक आहे.